Какие процессы происходят в печени человека синтез витамина с
Часто причиной повреждения клеток печени (гепатоцитов) является воспаление. В борьбе с ним способны помочь препараты, содержащие глицирризиновую кислоту (ГК) и эссенциальные фосфолипиды (ЭФ).
Перейти к примеру…
Имеются противопоказания. Необходимо проконсультироваться со специалистом.
Имеются противопоказания. Необходимо проконсультироваться со специалистом.
Заботьтесь о здоровье
без лишних расходов — выбирайте препараты, обладающие фиксированной доступной ценой.
Ознакомиться с примером…
«Вместилище души», «мать сердца», «источник жизненного начала» – как только не называли печень в древности. Представления о роли этой железы были достаточно смутными, однако даже на заре медицины первые исследователи интуитивно отмечали то огромное значение, которое печень имеет для организма. Сегодня ученые располагают богатым арсеналом знаний о строении, функциях и роли этой железы, а значит, имеют возможность разрабатывать методики поддержания ее здоровья на протяжении долгих лет.
Где находится печень у человека и какие у нее функции
Печень – это самая большая железа организма. Как правило, о печени говорят в связи с работой пищеварительной системы, однако она играет огромную роль в поддержании обмена веществ, в ней происходит обезвреживание токсинов. Такая вовлеченность печени в различные процессы, протекающие в организме, объясняет то большое внимание, которое обычно уделяется поддержанию ее здоровья.
Печень находится в брюшной полости под диафрагмой. Она расположена в районе правого подреберья, однако, так как ее размеры достаточно велики (масса здоровой печени может составлять до 1800 граммов), достигает и левого подреберья, где соприкасается с желудком.
Эта железа состоит из крупных долей, а ее ткань образует дольки. Долька – это совокупность печеночных клеток, имеющая форму многогранной призмы. Дольки буквально опутаны сетью сосудов и желчных протоков. Отделены дольки друг от друга соединительной тканью, которая в здоровой печени развита достаточно слабо. Клетки этой железы участвуют в обезвреживании токсинов, которые поступают с током крови, а также – в выработке желчи и образовании других необходимых организму соединений.
Основными функциями печени являются:
- Метаболизм. В печени происходит расщепление белков до аминокислот, синтез важнейшего соединения – гликогена, в который перерабатываются излишки глюкозы, а также протекает жировой обмен (печень иногда называют «депо жира»). Кроме того, в печени осуществляется метаболизм витаминов и гормонов.
- Детоксикация. Как мы упоминали, в печени происходит обезвреживание различных токсинов и бактерий, после чего продукты их распада выводятся почками.
- Синтез. В этой железе синтезируется желчь, состоящая из желчных кислот, пигментов и холестерина. Желчь участвует в переваривании жиров, усвоении витаминов, стимулирует перистальтику кишечника.
Причины развития патологий
Таким образом, нормальный обмен веществ (метаболизм) в организме невозможен без правильной работы печени. И именно поэтому необходимо знать, какие факторы вызывают заболевания печени, чтобы избежать их развития. Наиболее опасными являются следующие:
- Злоупотребление алкоголем
В печени происходит основной метаболизм этанола – спирта, содержащегося в алкогольных напитках. При небольших объемах потребления алкоголя клетки печени успевают справиться с его переработкой. При превышении разумной дозы этанол способствует повреждению клеток печени – накоплению в них жира (жировой гепатоз, или жировая дистрофия), воспалению (алкогольный гепатит) и разрушению. Одновременно происходит избыточное образование в печени соединительной ткани (фиброз, а позже цирроз и даже рак).
Пациент с алкогольным поражением печени может жаловаться на слабость, общее снижение тонуса и аппетита, расстройство пищеварения. Постепенно эти симптомы усугубляются, к ним присоединяется тахикардия, желтуха и другие. При этом очень часто на ранних стадиях алкогольной болезни печени может не возникать никаких болевых ощущений. - Неправильное питание
Обилие жирной пищи и сниженная двигательная активность приводят к тому, что в организме нарушается жировой обмен. В результате жир начинает скапливаться в клетках печени, вызывая их дистрофию (стеатоз). Это приводит к тому, что начинается активное образование свободных радикалов – частиц, несущих электрический заряд и представляющих опасность для клеток. В печени возникают очаги воспаления и некроза, разрастается соединительная ткань, в итоге может развиться цирроз.
Неправильное питание становится причиной таких заболеваний, как неалкогольная жировая болезнь, цирроз, рак печени. - Нарушение правил приема лекарственных средств и действие токсических веществ
Бесконтрольный прием лекарств приводит к повышенной нагрузке на печень, ведь в ней перерабатывается основная часть препаратов. Считается, что лекарственное поражение печени составляет до 10% от всех побочных эффектов, которые препараты оказывают на организм, причем его симптомы могут появиться и через 90 дней после завершения приема. Есть и другие вещества, которые являются для печени опасными токсинами, например, промышленные и растительные яды.
Вещества, оказывающие на печень токсическое действие, вызывают разрушение клеточных мембран, приводят к сбоям в работе гепатоцитов (клеток печени), могут служить причиной гепатита и печеночной недостаточности. Пациенты жалуются на боли в области печени, слабость, общее недомогание; может развиться желтуха. - Вирусная атака
Воздействие вирусов на печень опасно в первую очередь развитием вирусного гепатита. Это воспалительное заболевание печени, которое, в зависимости от разновидности вируса, вызвавшего его, может привести даже к летальному исходу. Нередко заболевание протекает бессимптомно. Иногда больные жалуются на недомогание, лихорадку, боли в правом подреберье, желтуху. В случае тяжелого гепатита может начаться некроз тканей печени.
Основные заболевания печени
В связи с большой нагрузкой, которая ложится на печень, эта железа достаточно уязвима: мы перечислили лишь основные негативные факторы, оказывающие на нее воздействие, на самом же деле их намного больше. Всего насчитывается около 50 патологий этой железы, и, как отмечают в Европейской ассоциации по изучению печени, около 30 миллионов европейцев страдают в настоящее время от ее хронических заболеваний.
Перечислим еще раз основные виды патологических изменений печени:
- гепатоз (жировая дистрофия печени, стеатоз)
- гепатит;
- фиброз
- цирроз;
- печеночная недостаточность;
- рак и другие.
Обратите внимание!
По имеющимся у исследователей данным, в России около 40% больных с заболеваниями печени имеют факторы риска алкогольного поражения этого органа.
Признаки нарушения работы железы и диагностика заболеваний
Нарушения работы печени могут характеризовать неспецифические симптомы (характерные и для других заболеваний), поэтому не всегда можно сделать однозначный вывод о том, что пациент столкнулся именно с заболеванием печени. Больные отмечают плохое самочувствие, снижение аппетита, вялость, нарушения стула, частые простудные заболевания, повышение склонности к аллергическим реакциям, кожный зуд, раздражительность (токсины, которые не обезвреживаются в печени, оказывают негативное влияние на мозг).
Среди специфических признаков нарушения можно выделить:
- боли в правом подреберье;
- ощущение тяжести, дискомфорта в животе, тошнота;
- чувство горечи во рту.
Ярчайшим признаком, указывающим на наличие заболевания печени, безусловно, является желтуха – изменение цвета кожных покровов и слизистых. Это связано с накоплением в крови билирубина.
Так как симптомы заболевания печени не всегда специфичны, при появлении перечисленных признаков необходимо пройти обследование. Ранняя диагностика поможет врачу назначить эффективное лечение и максимально восстановить функцию печени.
Лечением патологий занимается врач-гастроэнтеролог. Для точной диагностики он направляет пациента на биохимический анализ крови для выявления в ней уровня АЛТ (аланинаминотрансферазы), ЛДГ (лактатдегидрогеназы) и АСТ (аспартатаминотрансферазы). Эти показатели позволяют судить о наличии воспаления в печени. По содержанию в крови других веществ: ГГТ (гамма-глутамилтранспептидазы), билирубина, ЩФ (щелочной фосфатазы), – можно судить о наличии застоя желчи.
Также пациент должен сдать анализ мочи, в ходе которого измеряется содержание билирубина.
На УЗИ печени врач оценивает ее размеры: при наличии стеатоза и воспаления железа увеличивается, а ткани приобретают неоднородную структуру. Современная ультразвуковая диагностическая технология – эластография – дает возможность измерить так называемую эластичность тканей печени и позволяет определить степень фиброза. Помимо УЗИ для диагностики может быть назначена магнитно-резонансная или компьютерная томография.
Если врачу нужно точно установить стадию заболевания (например, цирроза или фиброза), выполняется биопсия печени – забор тканей для изучения.
Профилактика заболеваний печени
Одним из первых шагов на пути к поддержанию здоровья печени является контроль рациона: наличие большого количества жирных продуктов, алкоголь, жареные и рафинированные блюда негативно сказываются на здоровье железы. Приемы пищи не должны быть обильными, лучше есть 4–5 раз в день умеренными порциями.
Все эти меры эффективны, однако не всегда достаточны. Именно поэтому в ряде случаев врачи могут посоветовать прием препаратов, которые поддерживают работу печени и помогают восстанавливать пострадавшие клетки.
Источник
298-299
Òêàíè è îðãàíû. Ïå÷åíü
Ïå÷åíü: îáùèå ñâåäåíèÿ
 Ïå÷åíü ñàìûé êðóïíûé îðãàí â îðãàíèçìå
Ïå÷åíü ñàìûé êðóïíûé îðãàí â îðãàíèçìå
÷åëîâåêà è æèâîòíûõ; ó âçðîñëîãî ÷åëîâåêà îíà âåñèò 1,5 êã. Õîòÿ ïå÷åíü
ñîñòàâëÿåò 2-3% ìàññû òåëà, íà íåå ïðèõîäèòñÿ îò 20 äî 30% ïîòðåáëÿåìîãî
îðãàíèçìîì êèñëîðîäà,
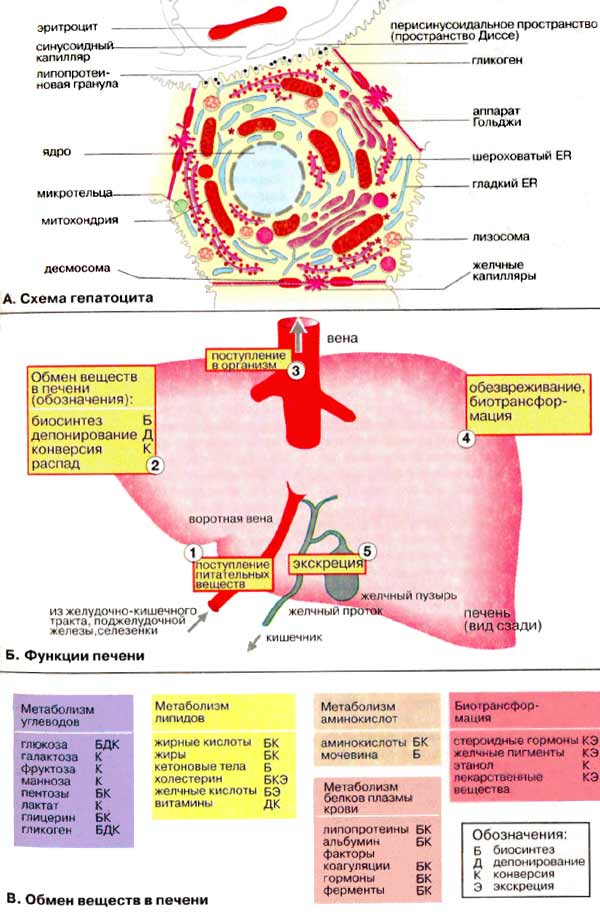
À. Ñõåìà
ãåïàòîöèòà
Ïå÷åíü ñîñòîèò ïðèìåðíî èç 300 ìëðä
êëåòîê. 80% èç êîòîðûõ ñîñòàâëÿþò ãåïàòîöèòû. Êëåòêè ïå÷åíè çàíèìàþò
öåíòðàëüíîå ìåñòî â ðåàêöèÿõ ïðîìåæóòî÷íîãî ìåòàáîëèçìà. Ïîýòîìó â
áèîõèìè÷åñêîì îòíîøåíèè ãåïàòîöèòû ÿâëÿþòñÿ êàê áû ïðîòîòèïîì âñåõ îñòàëüíûõ
êëåòîê.
Á. Ôóíêöèè ïå÷åíè
Âàæíåéøèìè ôóíêöèÿìè ïå÷åíè ÿâëÿþòñÿ
ìåòàáîëè÷åñêàÿ, äåïîíèðóþùàÿ, áàðüåðíàÿ, ýêñêðåòîðíàÿ è
ãîìåîñòàòè÷åñêàÿ.
Ìåòàáîëè÷åñêàÿ (2Á, Ê).
Ïðîäóêòû ðàñùåïëåíèÿ ïèòàòåëüíûõ âåùåñòâ ïîñòóïàþò â ïå÷åíü (1)
èç ïèùåâàðèòåëüíîãî òðàêòà ÷åðåç âîðîòíóþ âåíó.  ïå÷åíè ïðîòåêàþò ñëîæíûå ïðîöåññû
îáìåíà áåëêîâ è àìèíîêèñëîò, ëèïèäîâ, óãëåâîäîâ, áèîëîãè÷åñêè àêòèâíûõ âåùåñòâ
(ãîðìîíîâ, áèîãåííûõ àìèíîâ è âèòàìèíîâ), ìèêðîýëåìåíòîâ, ðåãóëÿöèÿ âîäíîãî
îáìåíà.  ïå÷åíè ñèíòåçèðóþòñÿ ìíîãèå âåùåñòâà (íàïðèìåð, æåë÷è), íåîáõîäèìûå
äëÿ ôóíêöèîíèðîâàíèÿ äðóãèõ îðãàíîâ.
Äåïîíèðóþùàÿ (2Ä).  ïå÷åíè
ïðîèñõîäèò íàêîïëåíèå óãëåâîäîâ (íàïðèìåð, ãëèêîãåíà), áåëêîâ, æèðîâ, ãîðìîíîâ,
âèòàìèíîâ, ìèíåðàëüíûõ âåùåñòâ. Èç ïå÷åíè â îðãàíèçì ïîñòîÿííî ïîñòóïàþò ìàêðîýðãè÷åñêèå
ñîåäèíåíèÿ è ñòðóêòóðíûå áëîêè, íåîáõîäèìûå äëÿ ñèíòåçà ñëîæíûõ ìàêðîìîëåêóë
(3).
Áàðüåðíàÿ (4).  ïå÷åíè
îñóùåñòâëÿåòñÿ îáåçâðåæèâàíèå (áèîõèìè÷åñêàÿ òðàíñôîðìàöèÿ) ÷óæåðîäíûõ è òîêñè÷íûõ
ñîåäèíåíèé, ïîñòóïèâøèõ ñ ïèùåé èëè îáðàçîâàâøèõñÿ â êèøå÷íèêå, à òàêæå òîêñè÷åñêèõ
âåùåñòâ ýêçîãåííîãî ïðîèñõîæäåíèÿ (2Ê).
Ýêñêðåòîðíàÿ (5). Èç ïå÷åíè
ðàçëè÷íûå âåùåñòâà ýíäî- è ýêçîãåííîãî ïðîèñõîæäåíèÿ ëèáî ïîñòóïàþò â æåë÷íûå
ïðîòîêè è âûâîäÿòñÿ ñ æåë÷üþ (áîëåå 40 ñîåäèíåíèé), ëèáî ïîïàäàþò â êðîâü,
îòêóäà âûâîäÿòñÿ ïî÷êàìè.
Ãîìåîñòàòè÷åñêàÿ (íà ñõåìå íå
ïðèâåäåíà). Ïå÷åíü âûïîëíÿåò âàæíûå ôóíêöèè ïî ïîääåðæàíèþ ïîñòîÿííîãî ñîñòàâà
êðîâè (ãîìåîñòàçà), îáåñïå÷èâàÿ ñèíòåç, íàêîïëåíèå è âûäåëåíèå â êðîâü ðàçëè÷íûõ
ìåòàáîëèòîâ, à òàêæå ïîãëîùåíèå, òðàíñôîðìàöèþ è ýêñêðåöèþ ìíîãèõ êîìïîíåíòîâ
ïëàçìû êðîâè.
Â. Îáìåí âåùåñòâ â ïå÷åíè
Ïå÷åíü ïðèíèìàåò ó÷àñòèå â ìåòàáîëèçìå
ïî÷òè âñåõ êëàññîâ âåùåñòâ.
Ìåòàáîëèçì óãëåâîäîâ. Ãëþêîçà è
äðóãèå ìîíîñàõàðèäû ïîñòóïàþò â ïå÷åíü èç ïëàçìû êðîâè. Çäåñü îíè ïðåâðàùàþòñÿ â
ãëþêîçî-6-ôîñôàò è äðóãèå ïðîäóêòû ãëèêîëèçà (ñì. ñ. 302). Çàòåì ãëþêîçà
äåïîíèðóåòñÿ â âèäå ðåçåðâíîãî ïîëèñàõàðèäà ãëèêîãåíà èëè ïðåâðàùàåòñÿ â æèðíûå
êèñëîòû. Ïðè ñíèæåíèè óðîâíÿ ãëþêîçû ïå÷åíü íà÷èíàåò ïîñòàâëÿòü ãëþêîçó çà ñ÷åò
ìîáèëèçàöèè ãëèêîãåíà. Åñëè çàïàñ ãëèêîãåíà îêàçûâàåòñÿ èñ÷åðïàííûì,
ãëþêîçà ìîæåò ñèíòåçèðîâàòüñÿ â ïðîöåññå ãëþêîíåîãåíåçà èç òàêèõ
ïðåäøåñòâåííèêîâ, êàê ëàêòàò, ïèðóâàò, ãëèöåðèí èëè óãëåðîäíûé ñêåëåò
àìèíîêèñëîò.
Ìåòàáîëèçì ëèïèäîâ. Æèðíûå
êèñëîòû ñèíòåçèðóþòñÿ â ïå÷åíè èç àöåòàòíûõ áëîêîâ (ñì. ñ. 170). Çàòåì îíè
âêëþ÷àþòñÿ â ñîñòàâ æèðîâ è ôîñôîëèïèäîâ, êîòîðûå ïîñòóïàþò â êðîâü â ôîðìå
ëèïîïðîòåèíîâ.  òî æå âðåìÿ æèðíûå êèñëîòû ïîñòóïàþò â ïå÷åíü èç êðîâè.
Äëÿ ýíåðãîîáåñïå÷åíèÿ îðãàíèçìà áîëüøîå çíà÷åíèå èìååò ñâîéñòâî ïå÷åíè
êîíâåðòèðîâàòü æèðíûå êèñëîòû â êåòîíîâûå òåëà, êîòîðûå çàòåì âíîâü
ïîñòóïàþò â êðîâü (ñì. ñ. 304).
 ïå÷åíè èäåò ñèíòåç õîëåñòåðèíà èç
àöåòàòíûõ áëîêîâ. Çàòåì õîëåñòåðèí â ñîñòàâå ëèïîïðîòåèíîâ òðàíñïîðòèðóåòñÿ â
äðóãèå îðãàíû. Èçáûòîê õîëåñòåðèíà ïðåâðàùàåòñÿ â æåë÷íûå êèñëîòû èëè âûâîäèòñÿ
èç îðãàíèçìà ñ æåë÷üþ (ñì. ñ. 306).
Ìåòàáîëèçì àìèíîêèñëîò è áåëêîâ.
Óðîâåíü àìèíîêèñëîò â ïëàçìå êðîâè ðåãóëèðóåòñÿ ïå÷åíüþ. Èçáûòî÷íûå àìèíîêèñëîòû
ðàñùåïëÿþòñÿ, àììèàê ñâÿçûâàåòñÿ â öèêëå ìî÷åâèíû (ñì. ñ. 184), ìî÷åâèíà
ïåðåíîñèòñÿ â ïî÷êè. Óãëåðîäíûé ñêåëåò àìèíîêèñëîò âêëþ÷àåòñÿ â ïðîìåæóòî÷íûé
ìåòàáîëèçì êàê èñòî÷íèê äëÿ ñèíòåçà ãëþêîçû (ãëþêîíåîãåíåç) èëè êàê èñòî÷íèê
ýíåðãèè. Êðîìå òîãî, â ïå÷åíè îñóùåñòâëÿåòñÿ ñèíòåç è ðàñùåïëåíèå ìíîãèõ áåëêîâ
ïëàçìû êðîâè.
Áèîõèìè÷åñêàÿ òðàíñôîðìàöèÿ.
Ñòåðîèäíûå ãîðìîíû è áèëèðóáèí, à òàêæå ëåêàðñòâåííûå âåùåñòâà, ýòàíîë è äðóãèå
êñåíîáèîòèêè ïîñòóïàþò â ïå÷åíü, ãäå îíè èíàêòèâèðóþòñÿ è êîíâåðòèðóþòñÿ â
âûñîêî ïîëÿðíûå ñîåäèíåíèÿ (ñì. ñ. 308).
Äåïîíèðîâàíèå. Ïå÷åíü ñëóæèò
ìåñòîì äåïîíèðîâàíèÿ ýíåðãåòè÷åñêèõ ðåçåðâîâ îðãàíèçìà (ñîäåðæàíèå ãëèêîãåíà
ìîæåò äîñòèãàòü 20% ìàññû ïå÷åíè) è âåùåñòâ-ïðåäøåñòâåííèêîâ; çäåñü òàêæå
äåïîíèðóþòñÿ ìíîãèå ìèíåðàëüíûå âåùåñòâà, ñëåäîâûå ýëåìåíòû, ðÿä âèòàìèíîâ, â
òîì ÷èñëå æåëåçî (îêîëî 15% âñåãî æåëåçà, ñîäåðæàùåãîñÿ â îðãàíèçìå), ðåòèíîë,
âèòàìèíû A, D, K, B12 è ôîëèåâàÿ
êèñëîòà.
Источник
На нижней поверхности находятся ворота печени, в которых различимы печеночная артерия, воротная и печеночная вены, желчный и лимфатический протоки.
Структурными компонентами печени являются паренхиматозные клетки (гепатоциты), эпителий желчных протоков, клетки ретикуло-эндотелиальной системы, соединительная ткань, формирующая капсулу печени.
Первичная структурная единица печени — гепатоцит. Гепатоциты составляют более 60% всей массы органа. 20% паренхимы печени — это эндотелиальные клетки. Оставшиеся 20% занимает интерстиций (клетки протоков, соединительной ткани и пр.). Количество гепатоцитов — более 300 млрд.
Основа структуры печени — долька, формирующаяся из гепатоцитов. В центре дольки — центральная вена, являющаяся частью системы печеночной вены. От центральной вены к периферии дольки располагаются гепатоциты, образующие балки. По периметру дольки расположены портальные тракты, в которых выделяются разветвления воротной вены, печеночной артерии и желчных протоков.
Печень имеет сегментарную структуру, в ней есть собственная система крово- и лимфотока, оттока желчи и иннервации.
Гепатоциты — неправильные шестигранники, имеющие 2 полюса. Два соседних гепатоцита создают поперечник балки, а длинник последних радиально ориентирован от центральной вены к периферии дольки. Между балками расположены синусоиды, играющие роль капилляров, несущих кровь в центральную вену.
Кровь в печень поступает по печеночной артерии (1/3 объема) и воротной вене (2/3). Общий печеночный кровоток равен 1300 мл/мин, что составляет 1/4 сердечного выброса. Артериальный кровоток начинается в брыжеечных артериях. Затем поток крови попадает через венулы и вены в систему портальной вены, где давление в 2 раза меньше, чем в названных капиллярах (от 10 до 5 мм рт. ст.). Воротная вена распадается на междольковые капилляры, собирающиеся в систему печеночной вены, где давление еще ниже — от 5 до 0 мм рт. ст. Общий перепад давления в портальной системе составляет 120 мм рт. ст. Движение крови по венозной системе определяется не только указанным градиентом, но и суммарным сопротивлением обеих капиллярных сетей, величиной просвета сосудов, изменяющейся под влиянием нервной и гуморальной регуляции.
Портальные тракты, окружающие дольки, содержат, наряду с соединительной тканью, небольшое количество лимфоцитов, макрофагов, плазматических клеток, лейкоцитов. В портальных трактах расположены так называемые триады: веточки воротной вены, печеночные артерии и междольковые желчные протоки.
Для реализации процессов детоксикации то или иное вещество должно попасть в печень. Обычно источником интоксикации является желудочно-кишечный тракт, но не исключено и попадание веществ непосредственно из циркулирующей крови (при сепсисе). Та часть, которая поступает в результате процессов пищеварения, т. е. через кишечник, а затем через систему воротной вены, подвергается сложной обработке с помощью специальных катализаторов — ферментов. Лишь когда полученные продукты становятся совершенно нетоксичными, они покидают печень, выделяясь в дальнейшем либо почками, либо с выдыхаемым воздухом через легкие. Возможны и другие пути выведения — кожа и пр., однако значительная часть утилизируется самим организмом.
Все многообразие функций печени можно перечислить следующим образом:
- синтез большого количества специализированных протеинов, углеводов и липидов;
- выработка желчных кислот и гидрокарбонатов для пищеварения;
- буфер между кишкой и системной циркуляцией;
- основной путь экскреции большинства гидрофобных метаболитов, инородных субстанций и лекарств.
Обмен белков в печени
Печень — средоточие аминокислотного гомеостаза. Именно в ней осуществляется их синтез, обмен, а также синтез многих ферментов, осуществляющих необходимые преобразования с аминокислотами. Патологические процессы в печени сопровождаются нарушением соотношения аминокислот и даже возможным увеличением их общего количества. По-видимому, это связано с нарушением не столько синтетической, сколько регуляторной функции печени в отношении аминокислот. Расстройства аминокислотного обмена приводят к ряду известных заболеваний. Так, гепатоцеребральная дистрофия (болезнь Вильсона) сопровождается гипераминоацидемией и гипераминоацидурией. Увеличение содержания фенилаланина, тирозина, триптофана и метионина также ведет к возникновению патологических процессов.
Печень играет важную роль в метаболизме продуктов расщепления аминокислот, в частности аммиака. В здоровой печени аммиак полностью преобразуется, составляя большую часть мочевины. Мочевина, как известно, не является токсичным продуктом и выводится почками. Показательно, что преобразование аммиака в мочевину является одним из наиболее устойчивых процессов в печени, даже при удалении 90% печеночной ткани при выпадении целого ряда функций мочевино-образовательная функция сохраняется.
В печени осуществляется также синтез основных белков: альбумин (12-15 г/сут), до 80% глобулинов, различные факторы. свертывания. Главный из них — альбумин. Период полураспада альбумина составляет 7-26 дней, поэтому падение альбуминсинтезирующей функции печени клинически проявится через 2-3 недели.
В ядре и цитоплазме гепатоцитов синтезируются многие факторы свертывания крови, в частности протромбин (период полураспада 12 ч) и фибриноген (период полураспада 4 дня).
В плазмоцитах, ретикулярных клетках печени и в купферовских клетках синтезируется у-глобулин — основной поставщик антител. Помимо синтеза белков в чистом виде, в печени происходит синтез белковых комплексов гликопротеидов, липопротеидов, церулоплазмина, трансферрина. Нарушение состава белка, как качественное, так и количественное, может быть связано (применительно к печени) с угнетением синтетической функции печени, т. е. с истощением белкового резерва. Кроме того, гипопротеинемия может быть обусловлена усиленным катаболизмом, кровопотерей, развитием асцита, потерей белка при диспепсиях и при повышении проницаемости тканей.
Обмен липидов и желчных кислот в печени
Синтез первичных желчных кислот — холевой и хенодезоксихолевой, связанных с таурином и глицином, с которыми они образуют соли, осуществляется из холестерина. Желчные соли — мощный детергент, растворяющий липиды — заключаются в агрегаты — так называемые мицеллы. Они организованы таким образом, что гидрофобные группы ориентированы внутрь, а гидрофильные, гидроксильные и карбоксильные группы ориентированы наружу. В кишечнике соли первичных желчных кислот преобразуются во вторичные желчные кислоты — дезоксихолевую и литохолевую. Желчные кислоты выделяются через желчные капилляры, протоки в двенадцатиперстную кишку. Из кишечника всасывается 90-95% желчных кислот, которые с кровью снова поступают в печень. Происходит постоянный процесс их обращения (рециркуляции). Возвращающиеся в печень кислоты тормозят образование новых желчных кислот из холестерина. Необходимо иметь в виду, что роль кислот в нормальном синтезе холестерина велика, различные нарушения метаболизма желчных кислот сопровождаются значительными расстройствами обмена и самого холестерина.
В печени синтезируются многие гормональные препараты липидной природы, сложные липиды, липопротеиды. Наиболее значительна роль печени в обмене холестерина, 90% его синтезируется в печени (и в кишечнике). Показательно, что в синтезе холестерина участвует значительная часть массы печени (до 40%). Основную часть холестерина человек получает из пищи, при недостаточном его поступлении необходимое количество организм синтезирует из промежуточных продуктов распада жирных кислот. В то же время одна треть холестерина в самой печени превращается в желчные кислоты, затем метаболизируется в стероидные гормоны и частично в витамин D2 (7-дегидрохо-лестерин).
Жирные кислоты довольно токсичны, однако при нормальной функции печени организм этого не ощущает. При патологических процессах в печени нерасщепленные жирные кислоты накапливаются в крови и, обладая способностью проникать через гематоэнцефалический барьер, оказывают выраженное токсическое воздействие на головной мозг. Нарушение преобразования жирных кислот может иметь место при тяжелых дистрофических изменениях печени, особенно при повреждении ее митохондрий и лизосом.
При холестазе, наряду с желчными кислотами, в крови накапливаются холестерин и β-липопротеиды. Возможно повышение содержания триглицеридов и фосфолипидов. Такой холестаз может быть связан как с нарушением оттока желчи, так и с нарушением секреции ее компонентов. Последнее может резко увеличить синтез липидов. При алкогольной интоксикации нарушение функции печени сопровождается резким увеличением транспорта жира, синтеза липопротеинов, подавлением активности липопротеинлипазы. Развивающаяся при этом гиперлипидемия напоминает дислипопротеидемию IV и V типов по Фредриксону. Пятый тип характеризуется значительным помутнением плазмы крови; показательно, что при биопсии печени значительные расстройства липидного обмена можно увидеть в виде значительных жировых включений в гепатоцит. Сами гепатоциты находятся в состоянии тяжелой дистрофии, у части из них в ядрах видны следы некроза.
Углеводный обмен в печени
Печень поглощает большую часть всосавшихся в кишечнике углеводов. В гепатоцитах галактоза и фруктоза превращаются в глюкозу. Глюкоза синтезируется также из некоторых аминокислот, молочной и пировиноградной кислот. Благодаря печени сохраняется стабильность гликемии.
Печень обеспечивает синтез и регулирует обмен гликогена. Последний синтезируется из моносахаридов, поступающих из кишечника. Гликоген является одним из регуляторов уровня сахара в крови, он необходим для сокращения мышц. Большая часть поступающих в печень моносахаридов преобразуется в гликоген. Снижение уровня глюкозы в сыворотке крови (при выбросе адреналина, глюкагона) сопровождается усиленным распадом гликогена, в результате которого возмещается недостающая глюкоза.
Регуляция углеводного обмена очень хорошо компенсируется печенью, поэтому ценность проб, ассоциированных с определением сахара, даже при различных нагрузках, мало информативна для оценки функции печени. Это связано с тем, что изменения сахарной кривой могут быть вызваны многими причинами: нарушением всасывания глюкозы в кишечнике и поражением поджелудочной железы в первую очередь, поэтому для суждения о функциональном состоянии печени с привлечением показателей углеводного обмена рекомендуется использовать не глюкозную, а галактозную кривую. В печени синтезируется глюкозо-1-фосфат, недостаточность которого ведет к развитию галактоземии.
Сказанным не ограничивается участие печени в углеводном обмене. Генетически обусловленный дефицит ферментов гепатоцитов, отвечающих за углеводный обмен, может нарушать синтез глюкозы из галактозы, фруктозы или гликогена, что ведет к накоплению последних в печени.
Метаболизм гормонов в печени
В печени синтезируется гепарин. Нарушение этого процесса ведет к нарушению свертывания крови. Печень играет ключевую роль в метаболизме гормонов. Хотя стероидные гормоны синтезируются не в печени, последняя отвечает за их инактивацию. При поражении печени может повышаться содержание этих гормонов в крови. Развивается вторичный гиперальдостеронизм, уменьшается экскреция 17-кетостерои-дов и 17-оксикокортикостероидов с мочой, увеличивается содержание и экскреция эстрогенов. В печени синтезируется транспортный белок — транскортин, связывающий гидрокортизон и инактивируется инсулин. При нарушении функции печени возможно развитие гипогликемии. С печенью связана надежность синтеза адреналина, нора-дреналина, дофамина из тирозина. Последний синтезируется в самой печени.
Обмен витаминов в печени
Печень является основным депо витаминов A, D, К, РР, в ней содержатся в большом количестве витамины С, В1, В12, фолиевая кислота. Нарушение обмена витаминов при поражении печени учитывается явно недостаточно. При снижении выделения желчных кислот в кишечник нарушается всасывание жирорастворимых витаминов. Однако наличие желчи необходимо и для всасывания водорастворимых витаминов. При недостатке витамина А развиваются трофические нарушения. Это особенно выражено при хронических заболеваниях печени, в особенности при циррозах.
Витамин В1 (тиамин). Его биологическая активность обусловлена коферментными свойствами, превращением в кокарбоксилазу, участвующую в построении некоторых ферментов, катализирующих ряд важнейших биохимических процессов: декарбоксилирование, α-кетокислотный, пентозный цикл и др.
Витамин D (кальциферол) участвует в процессах регенерации, кроме того, он регулирует фосфорно-кальциевый обмен.
Витамин К (викасол) — жирорастворимый витамин, необходимый для нормального свертывания крови. Так, при относительном снижении содержания протромбина восстановить его можно введением витамина К. Витамин К используют для дифференциальной диагностики желтух. Так, если свертывание крови и низкий уровень протромбина нормализуются введением витамина К, это говорит об обтурационном процессе, если же картина не улучшается, то чаще всего речь идет о гепатоцеллюлярной желтухе. Введение витамина К при обтурационной желтухе повышает уровень протромбина, при паренхиматозной желтухе, связанной с гибелью клеток, — не повышает. При паренхиматозных процессах в печени также наблюдается дефицит аскорбиновой и никотиновой кислот.
Обмен микроэлементов в печени
Микроэлементы в печени постоянно находятся в виде запасов железа, меди, цинка, марганца, молибдена. Печень регулирует их обмен. При патологических процессах в печени запасы микроэлементов резко истощаются, создается большой их избыток в циркулирующей крови, что является предпосылкой для серьезных расстройств.
Обмен ферментов в печени
Еще 15-20 лет назад было известно немногим более 2 тыс. ферментов. Каждый год их количество за счет вновь открытых возрастает приблизительно на 100. Около 50% белка идет на синтез ферментов, поэтому любые расстройства белкового обмена — всегда ферментопатия. Ферментативный гомеостаз столь же, а может быть — и более важен, как и водный, электролитный, кислотный.
Источник
